207、West综合征/婴儿癫痫痉挛综合征
罕见病诊疗指南(2025年版)
概述 婴儿癫痫痉挛综合征(infantile epileptic spasms syndrome,IESS)是一种严重的癫痫综合征,也是一种特殊类型的癫痫,主要发病于婴儿期,原称为婴儿痉挛症或West 综合征。IESS包含了既往的West综合征和出现癫痫性痉挛但不符合West 综合征诊断标准的婴儿(West 综合征需要满足三联征:癫痫性痉挛、脑电高度失律和发育落后),而IESS可以缺少其中一条标准,比如可以没有明显的发育落后或者没有明显的脑电图高度失律。
病因和流行病学
IESS的病因多样,各种因素导致脑结构或者功能异常均可导致本病,可发生在出生前、围产期、出生后。IESS的病因主要包括遗传、结构性、代谢性、感染性和免疫相关性因素和不明原因。遗传因素中,常见的有TSC1/2基因突变导致的结节性硬化症以及染色体微缺失和微重复。结构性病因包括先天性脑发育不良,如皮层发育不良、灰质异位和巨脑回畸形,以及围产期缺氧缺血性脑病等获得性损伤。代谢性病因涉及高氨血症、氨基酸代谢障碍、线粒体病等代谢紊乱和维生素B6依赖性癫痫。感染因素则包括中枢神经系统感染,如单纯疱疹病毒性脑炎。免疫相关性因素如自身免疫性脑炎也可能导致IESS。然而,尽管多数患儿的病因可以确定,仍有一部分患儿的病因尚未明确。
IESS患病人群中,男性稍多于女性。发病率为(3~5)/10000存活新生儿,90%在生后3~12个月发病,发病高峰年龄为3~7个月,2%~6%在1岁以后发病。
临床表现
婴儿癫痫痉挛综合征通常表现为对称的、短暂的抽搐发作,涉及头、颈、手臂、腿和腹部,可能包括屈曲、伸展或屈伸结合的动作,屈曲样动作为最常见的点头抱团样发作。发作通常是在清晨或者醒来时发生,多数成串出现,也可为单次发作。
长期观察表明,75%~90%的患儿存在精神运动发育落后,50%~60%的患儿5年之内转化为其他形式的癫痫,如Lennox-Gastaut综合征。另外,该病合并孤独症谱系障碍在病程早期通常较难发现,因此常导致干预的延迟。随着疾病的进展,患儿的神经发育可能出现倒退,包括认知和运动技能的退化。
辅助检查
1.脑电图检查 高度失律为主要特点,部分患者脑电图可出现爆发-抑制,结合起病年龄要注意和其他癫痫综合征鉴别,如早发性婴儿发育性癫痫性脑病起病于3月龄以内,IESS高峰年龄为3月~7月。长程脑电图检查包括清醒期、睡眠期和觉醒过程中的脑电描记,对于诊断和治疗疾病有帮助。视频脑电图连续记录患儿的脑电活动和视频图像来检测高度失律和痉挛发作,特别适用于有相关设备的医疗单位。
2.头颅核磁共振检查 头颅核磁共振检查是一种非侵入性的影像学检查,用于寻找婴儿期癫痫痉挛的潜在病因,可以明确脑部结构和异常。
3.遗传学检查和遗传代谢筛查 根据不同情况选择相应的遗传学检查方法。染色体核型分析适用于数目或结构异常;全外显子测序适合复杂或罕见病;线粒体测序筛查线粒体疾病;特定基因深度测序用于怀疑单基因突变;长读长测序检测复杂结构变异。选择时需结合患者特点与经济条件。遗传学检测可以帮助明确病因,尤其对于存在遗传背景异常或者病因不明的患儿有意义。代谢筛查可用于检测一些代谢性疾病,如生物素依赖性、Menkes病等,早期发现并进行干预可以改善预后。
4.精神运动发育评估 进行发育评估检查,可以帮助了解患儿的发育水平,特别是在早期癫痫发作与孤独症谱系障碍行为和智力缺陷之间存在相关性时。
5.血液和生化检查 血常规和生化检查用于寻找可能的感染指标、代谢异常或其他生化异常,帮助确定病因。
6.其他特定检查 针对特定疑诊病因的情况,可能需要进行特定的检查,如染色体分析、生物素水平测定等,以明确病因。
诊断
婴儿癫痫痉挛综合征的诊断通常根据癫痫发作、脑电图、起病年龄以及并发症4个方向进行判断(表86-1)。病因诊断是一个复杂的过程,需要综合考虑多种临床和实验室表现。头颅核磁共振检查可以明确病因或排除其他脑部异常或结构性问题。此外,血液和生化检查用于寻找可能的感染指标、代谢异常或其他生化异常。在考虑遗传因素时,遗传学检查变得极为关键。通过基因检测,可以寻找可能的异常,从而进一步确认疾病的病因。这一综合的诊断过程有助于IESS的确切诊断,辅助提供最合适的治疗和管理方案。
IESS的发病年龄在3到12个月之间最多见,发病范围为1~24个月。如果发病早于3个月,应考虑其他早发性婴儿发育性癫痫性脑病。癫痫性痉挛是IESS诊断的必备条件,但是局灶性发作可能与痉挛共存,特别是在结构性病因的情况下,例如结节性硬化症或局灶性皮层发育不良。发作初期的强直发作是不典型的,这提示可能为另一种早发性婴儿发育性癫痫性脑病。
在脑电图上,虽然高度失律为IESS必要标准,但是在病程早期或在年龄较大的儿童中,高度失律可能未被记录。此时,临床医生不应推迟标准治疗。此外,高度失律脑电图通常在癫痫性痉挛期间减弱或停止。肌电图有助于区分癫痫性痉挛和肌阵挛发作以及强直发作。脑电图上的暴发-抑制模式提示早发性婴儿发育性癫痫性脑病。
表86-1 婴儿癫痫痉挛综合征诊断标准
| 必要标准 | 预警 | 排除 |
癫病发作 | 成串的屈肌、伸肌或混合性癫痫痉挛 |
|
|
脑电图 | 高度失律、多灶性或局灶性痫样放电 | 正常发作间期 爆发-抑制 | 可疑痉挛事件同期脑电图正常 |
起病年龄 | 1~24月龄(尽管癫痫性痉挛可能出现更晚,但这将不是婴儿期的痉挛综合征) | 1~2月龄 |
|
并发症 | 痉挛发作后发育迟缓 |
|
|
诊断需要MRI或发作期脑电图吗? MRI并非诊断必需的,但强烈推荐MRI检查评估潜在原因。 如果发作间期脑电图显示高度失律,则不需要发作期脑电图诊断。在无高度失律时,则需要记录发作期脑电图。 | |||
可能演变的综合征:有脑损伤、发育性脑畸形或特定遗传的婴儿,包括早发性婴儿发育性癫痫性脑病,表现出明显的发作间期脑电图异常(高振幅、背景减慢和/或多灶性放电),应仔细观察临床癫痫痉挛的发展。然而,在必要癫痫发作类型出现前不能诊断。 | |||
实验室检查未明确的综合征:在资源有限的地区,强烈推荐发作间期脑电图。然而,如果不能进行脑电图检查,有经验的临床医生(亲自或通过录像)看到典型癫痫性痉挛发作,并符合其他临床必要标准和排除标准,则可以诊断。 | |||
鉴别诊断
常见的需要与IESS鉴别诊断的疾病包括:
1.反射性动作 新生儿和婴儿通常有一系列的原始反射。最著名的是Moro反射,当婴儿受到突然的刺激或感到失去平衡时,会表现出特定的动作,如迅速伸展双臂,张开手指,然后弯曲双臂。这种反射是正常的,一般在婴儿3~4个月大时逐渐消失。
2.婴儿胃食管反流病 鉴别诊断关键是详尽追溯病史,特别是是否存在反复的呕吐以及哭闹不安等症状。同时,胃食管反流出现时间与进食有关,而IESS多出现在晨起或刚睡醒时。此外,体格检查有助于寻找腹部胀气、反酸等体征。临床症状如酸味反流也是重要的诊断线索,而胃镜检查或腹部超声等影像学检查可以用于确认食管反流的存在。
3.新生儿良性惊厥 这是一种通常在出生后的第一周到第三个月之间出现的痉挛,但不会对婴儿的发育产生持久影响。这种痉挛的特点是突然的四肢伸展或曲张,通常持续几秒钟,不伴随意识丧失。脑电图通常是正常的。
4.婴儿期的运动障碍 脑性瘫痪或者其他遗传性或代谢性运动障碍表现出异常的运动模式或行为,并不是由癫痫引起的。围生期缺氧、药物暴露或遗传因素,可能导致新生儿和婴儿出现异常运动。脑电图通常是正常的。
治疗
主要目的是为了有效地控制婴儿的痉挛发作,促肾上腺皮质激素(ACTH)、糖皮质激素以及氨己烯酸为一线治疗药物。治疗需同时寻找病因、改善其生活质量,并在尽可能减少副作用的前提下,促进婴儿的神经功能和精神发育。
1.ACTH 是治疗IESS的首选治疗药物,其临床痉挛发作控制率约为42%~87%。治疗方案并不统一,目前多为小剂量ACTH治疗,20~30U/d,用药周期2周。
2.糖皮质激素 与ACTH相比,糖皮质激素对于患儿治疗来说是成本低廉且容易获得的优选药物。其治疗有效率为25%~80%。ACTH治疗的痉挛缓解率优于小剂量口服泼尼松[2 mg/(kg·d)];但与大剂量(40~60mg/d)口服泼尼松龙相比差异无统计学意义。在ACTH不可获取时,可试用甲泼尼龙治疗:静脉甲泼尼龙20 mg/(kg·d)冲击连续应用3~5d,后改为口服泼尼松片1~2 mg/(kg·d),4~8周后减量停药,总疗程8~12周。
3.氨己烯酸 在结节性硬化症合并婴儿癫痫痉挛综合征的人群中,氨己烯酸为首选治疗药物。多数情况下,剂量在每天50~100mg/kg的范围内就能显示最优疗效,而更大的剂量可能与可逆性的头颅磁共振成像改变有关。这一般出现在病程早期。对于氨己烯酸服药后出现的不可逆的视网膜功能障碍和向心性视野收缩,临床观察并不常见。在使用氨己烯酸仍未得到有效控制,应该考虑其他抗发作药物添加治疗。服药后应定期完成磁共振检查和眼底检查。
4.其他抗发作药物 托吡酯、丙戊酸、左乙拉西坦、唑尼沙胺、苯二氮䓬类药物(氯巴占,氯硝西泮等)也在临床上广泛使用,但其有效性的个体差异较大,可能与患者的病因有关。
5.生酮饮食 生酮饮食是一种已经被广泛接受的治疗方法,其效果可能因基因突变类型而异,如GLUT1缺陷或携带SLC2A1基因突变的患者对生酮饮食反应良好,部分研究表明CDKL5突变人群对生酮饮食也存在良好的反应。
6.大剂量维生素B6 部分患者的痉挛发作实际上是由于对维生素B6的代谢异常或缺乏引起的,这种情况被称为维生素B6依赖性婴儿癫痫痉挛综合征。对于这类患者,维生素B6是首选的治疗方法,可以有效地控制癫痫发作。
7.手术治疗 主要包括切除性手术和姑息性手术两种方式。对于有明确病因且致痫灶位于非功能区的患者,通常采用切除性手术,如致痫灶切除术。对于没有明确病因或癫痫灶广泛弥散的患者,通常采用姑息性手术,如胼胝体切开术。此外,还可以考虑使用迷走神经刺激术和脑深部电刺激术等神经调控技术,以帮助控制癫痫发作。
并发症监测
主要的并发症包括认知和发育迟滞或倒退,这可以通过定期的发育评估来监测,并通过早期干预、物理治疗和言语治疗进行干预。此外,患者可能出现其他类型的癫痫发作,这要求定期的脑电图检查和家长记录发作日记。
除此之外,出现抗发作药物的副作用以及视听力问题需要通过神经系统检查、心理评估、常规身体检查和血液检测来进行监测。根据具体的并发症,可能需要物理和职业治疗、行为疗法、药物治疗或使用辅助设备如眼镜和助听器。
诊疗流程(图86-1)
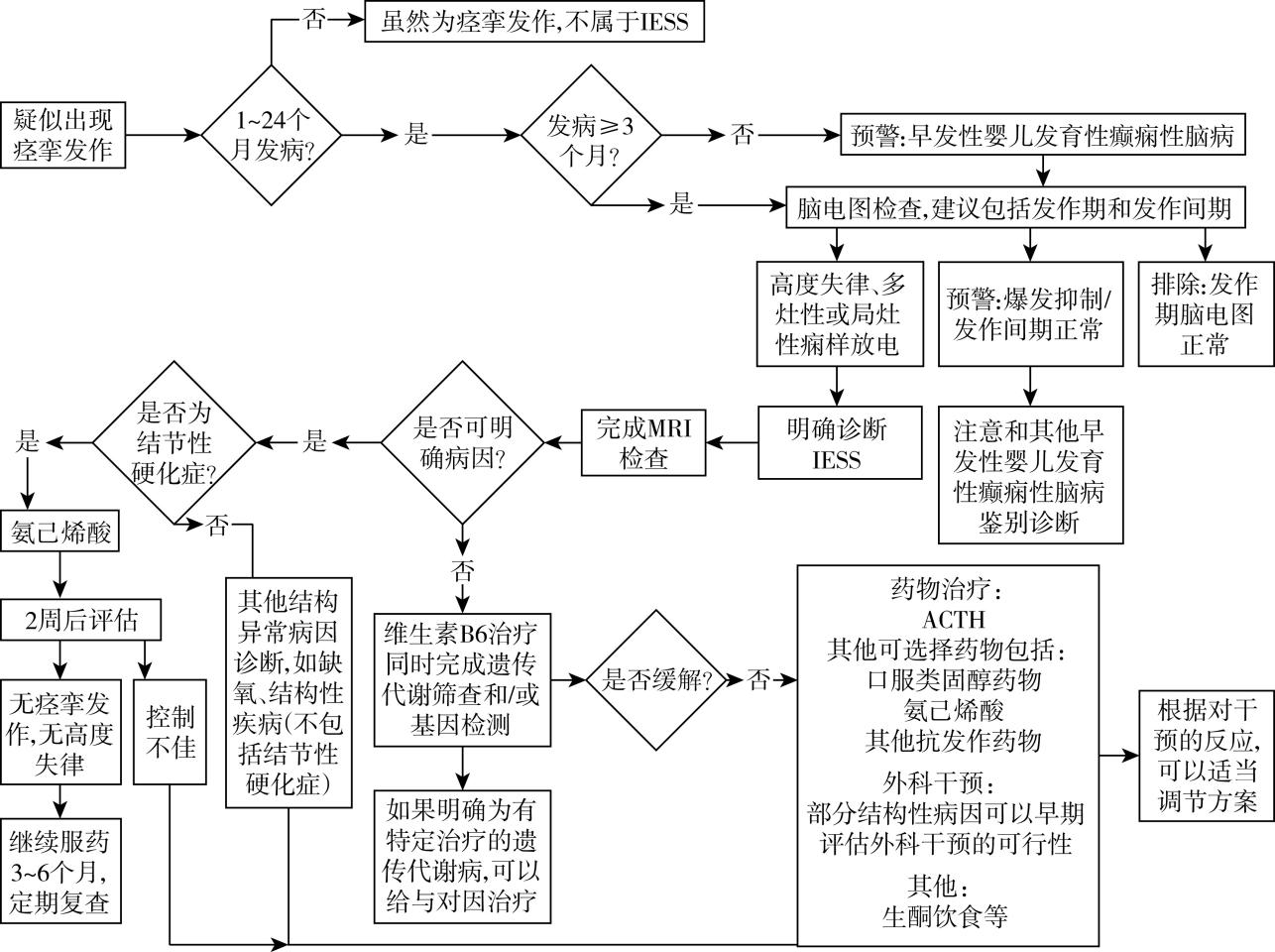
图86-1 West综合征/婴儿癫痫痉挛综合征
参考文献
[1] SAMEER M ZUBERI 1, ELAINE WIRRELL 2, ELISSA YOZAWITZ,et al. ILAE classification and definition of epilepsy syndromes with onset in neonates and infants: position statement by the ILAE Task Force on Nosology and Definitions. Epilepsia,2022,63(6):1349-1397.
[2] JIANG Y, ZOU N, LUO Y, et al. Cohort study of infantile epileptic spasms syndrome: etiological analysis and treatment of corticosteroids. Seizure, 2022,101:120-126.
[3] XU Y, WAN L, HE W, et al. Risk of vigabatrin-associated brain abnormalities on MRI: A retrospective and controlled study. Epilepsia,2022,63(1):120-129.
[4] 罗蓉,罗淑文.婴儿痉挛症的药物治疗.中华实用儿科临床杂志,2023,38(2):108-111.
[5] 王杨阳,黄露露,邹丽萍.婴儿期癫痫性痉挛的检查诊断干预原则及预后.癫痫杂志,2016,2(3):247-251.
[6] 中华医学会儿科学分会神经学组,中华儿科杂志编辑委员会.中国发育性癫痫性脑病激素治疗临床实践指南(2022版).中华儿科杂志,2022,60(11):1111-1117.
[7] 杨庆华,贾天明,邹丽萍等.大剂量甲泼尼龙冲击治疗婴儿痉挛症的临床分析.中国小儿急救医学,2014,21(4):225-227.


