206、华氏巨球蛋白血症/淋巴浆细胞淋巴瘤
罕见病诊疗指南(2025年版)
概述 淋巴浆细胞淋巴瘤/华氏巨球蛋白血症(lymphoplasmacytic lymphoma/ Waldenström macroglobulinemia,LPL/WM)是一种少见的惰性成熟 B 细胞淋巴瘤,在非霍奇金淋巴瘤中所占比例<2%。本病病因不明。多发于中老年,男性患者约占2/3。LPL/WM是由小B淋巴细胞、浆样淋巴细胞和浆细胞组成的淋巴瘤,常常侵犯骨髓,也可侵犯淋巴结和脾脏,并且不符合其他可能伴浆细胞分化的小B细胞淋巴瘤诊断标准。LPL 侵犯骨髓同时伴有血清单克隆性 IgM 丙种球蛋白时诊断为 WM。90%~95%的LPL为WM,仅小部分LPL患者分泌单克隆性IgA、IgG成分或不分泌单克隆性免疫球蛋白, 诊断为非WM型LPL。
临床表现
WM起病隐匿、缓慢,早期常无不适。病程中可出现乏力,体重减轻等症状,常出现贫血、出血(常见皮肤紫癜、鼻衄);伴有淋巴结肿大和肝、脾肿大;以及由巨球蛋白引起高黏滞综合征、淀粉样变等。
辅助检查
1.实验室检查 血常规,网织红细胞计数;尿液分析,免疫学检测包括 ①免疫球蛋白定量至少包括IgM、IgA、IgG水平;②血清蛋白电泳;③血免疫固定电泳;④24小时尿蛋白定量;⑤HBV、HCV、HIV检测;⑥冷球蛋白;血生化全项[包括肝功能、肾功能、电解质(血钙)、血LDH、β2微球蛋白等];怀疑有溶血时需做直接抗人球蛋白实验和冷凝集素检测。
2.影像学检查 颈、胸、腹部增强CT检查,怀疑有转化的患者建议做PET-CT。
3.病理检查 淋巴结病理和骨髓活检+免疫组化+流式细胞术分析。
4.基因检测 骨髓液或肿瘤组织进行MYD88 L265P突变检测,有条件可进行NGS检测,至少包括MYD88、CXCR4,其他包括ARIDIA、TBLIXR1、TP53、 ATM、TRRAP等。有条件的单位建议使用CD19磁珠分选后细胞进行检测,敏感性更高。
5.其他 眼底检查、神经功能相关检查,怀疑外周神经病时可查抗MAG抗体和抗GM1-4抗体。
诊断
WM诊断标准:
(1)血清中检测到单克隆性IgM(不论数量)。
(2)骨髓中浆细胞样或浆细胞分化的小淋巴细胞呈小梁间隙侵犯(不论数量)。
(3)免疫表型:CD19(+),CD20(+),sIgM(+),CD5(-),CD10(-),CD22(+),CD23(-),CD25(+),CD27(+),FMC7(+),通常CD38和/或CD138(+),而CD103(-)。但是,10%~20%的患者也可表达CD5、CD10或CD23。
(4)除外其他已知类型的淋巴瘤。
(5)90%以上WM发生MYD88 L265P突变,但MYD88 L265P 突变不是WM特异性突变,也可见于其他小B细胞淋巴瘤、弥漫大B细胞淋巴瘤等。因此MYD88L265P突变是WM诊断及鉴别诊断的重要标记,但非特异性诊断指标。
LPL/WM无特异的形态学、免疫表型及遗传学改变,故LPL/WM的诊断是一个排他性诊断,需要紧密结合临床表现及病理学等检查结果进行综合诊断。虽然通过骨髓检查可诊断LPL/WM,但如有淋巴结肿大,仍建议尽可能获得淋巴结等其他组织标本进行病理学检查,除外其他类型淋巴瘤可能。
鉴别诊断
1.与IgM 型意义未明的单克隆免疫球蛋白血症(MGUS)、多发性骨髓瘤(MM)等鉴别
(1)IgM型MGUS: IgM型MGUS的诊断标准①有血清单克隆IgM蛋白;②骨髓中无淋巴浆/浆细胞浸润;③无其他B淋巴细胞增殖性疾病的证据;④无相关器官或组织受损的证据,如淋巴瘤浸润所致的贫血、肝脾大、高黏滞血症、系统性症状或淋巴结肿大,以及浆细胞疾病所致的溶骨性损害、高钙血症、肾功能损害或贫血。
(2)IgM相关性疾病:这类患者存在由于单克隆性IgM升高引起的相关症状,如症状性冷球蛋白血症、淀粉样变,或自身免疫现象如周围神经病、冷凝集素病,但无淋巴瘤证据时,应诊断为IgM相关性疾病。
(3)IgM型MM: IgM型MM非常少见,细胞形态学为浆细胞形态,免疫表型为高表达CD38、CD138,而CD19、CD45阴性,常伴溶骨性损害等,这些特征是IgM型MM与WM鉴别的主要标志。MM常伴有14q32(IGH)易位,在WM中罕见,此外MM一般不伴MYD88基因突变,可作为两者的鉴别点。
2.与其他B淋巴细胞增殖性疾病(B-LPD)鉴别 多种B-LPD可伴有血清单克隆性IgM成分,并出现浆细胞分化的形态学特征,从而须与WM鉴别,如慢性淋巴细胞白血病/小淋巴细胞淋巴瘤、套细胞淋巴瘤、滤泡性淋巴瘤、边缘区淋巴瘤(MZL)、大B细胞淋巴瘤呈小细胞侵犯骨髓时,不典型的WM和MZL伴有浆细胞分化时尤其难以鉴别。
治疗
1.治疗指征 无症状的WM患者不需要治疗。WM治疗指征为:明显乏力、B症状、症状性高黏滞血症;WM相关的周围神经病变;淀粉样变;冷凝集素病;冷球蛋白血症;疾病相关的血细胞减少(HGB≤100 g/L、PLT<100×109/L);髓外病变,特别是中枢神经系统病变(Bing-Neel综合征);症状性淋巴结肿大或器官肿大;有症状的肿大淋巴结或淋巴结最大直径≥5 cm;或有证据表明疾病转化时。单纯血清IgM水平升高不是本病的治疗指征。若血细胞减少考虑是自身免疫性因素所致,首选糖皮质激素治疗,若糖皮质激素治疗无效,则针对原发病治疗。
2.治疗选择 对于有治疗指征的患者,首先推荐纳入设计良好的临床试验。无合适临床试验时,主要依据患者年龄、主要症状、合并疾病、治疗意愿、MYD88/CXCR4 突变状况等选择治疗方案(见表85-1)。
表85-1 华氏巨球蛋白血症治疗方案
优选方案 | 其他方案 |
BR:苯达莫司汀+利妥昔单抗(R) | 苯达莫司汀 |
BDR:硼替佐米+地塞米松+R | 硼替佐米土R |
伊布替尼单药或伊布替尼+R | 硼替佐米+地塞米松 |
RCD:R+环磷酰胺+地塞米松 | 卡非佐米+R+地塞米松 |
泽布替尼单药 | 克拉屈滨土R |
| 苯丁酸氮芥±R |
| 氟达拉滨±R |
| FCR:氟达拉滨+环磷酰胺+R |
| IRD:伊沙佐米+R+地塞米松 |
| RCP:R+环磷酰胺+泼尼松 |
| R单药 |
伴有症状性高黏滞血症的患者,建议先行血浆置换2~3次,后续以系统治疗。避免直接应用利妥昔单抗单药治疗,特别是IgM大于40 g/L时。以免疫相关的血细胞减少或器官肿大为主要表现的患者,首选含利妥昔单抗为基础的方案化疗,如BR方案或RCD方案,可以较快降低肿瘤负荷。伴有IgM相关的神经性病变患者,应避免使用有潜在神经毒性的药物如硼替佐米等,建议使用含利妥昔单抗或BTK抑制剂为主的方案治疗。
常规化疗复发患者仍然需要考虑是否具有治疗指征,无治疗指征的复发患者选择观察随访,有治疗指征的复发患者首选参加设计良好的临床试验。BTK抑制剂治疗后复发进展的患者,应持续应用BTK抑制剂至接受其他挽救治疗。其治疗方案选择同初治方案,主要选择和既往治疗非交叉耐药的方案。对于一线治疗3年后复发的患者,可继续应用原一线方案,而3年内复发的患者,应选择其他治疗方案。ASCT是WM挽救治疗选择之一,对化疗仍敏感的复发患者,可考虑进行ASCT,特别是规范治疗后首次缓解时间小于2年或难治性患者,且BTK抑制剂充分治疗后进展或无效,推荐尽早进行ASCT(≤2次复发)。
诊疗流程(图85-1,图85-2)
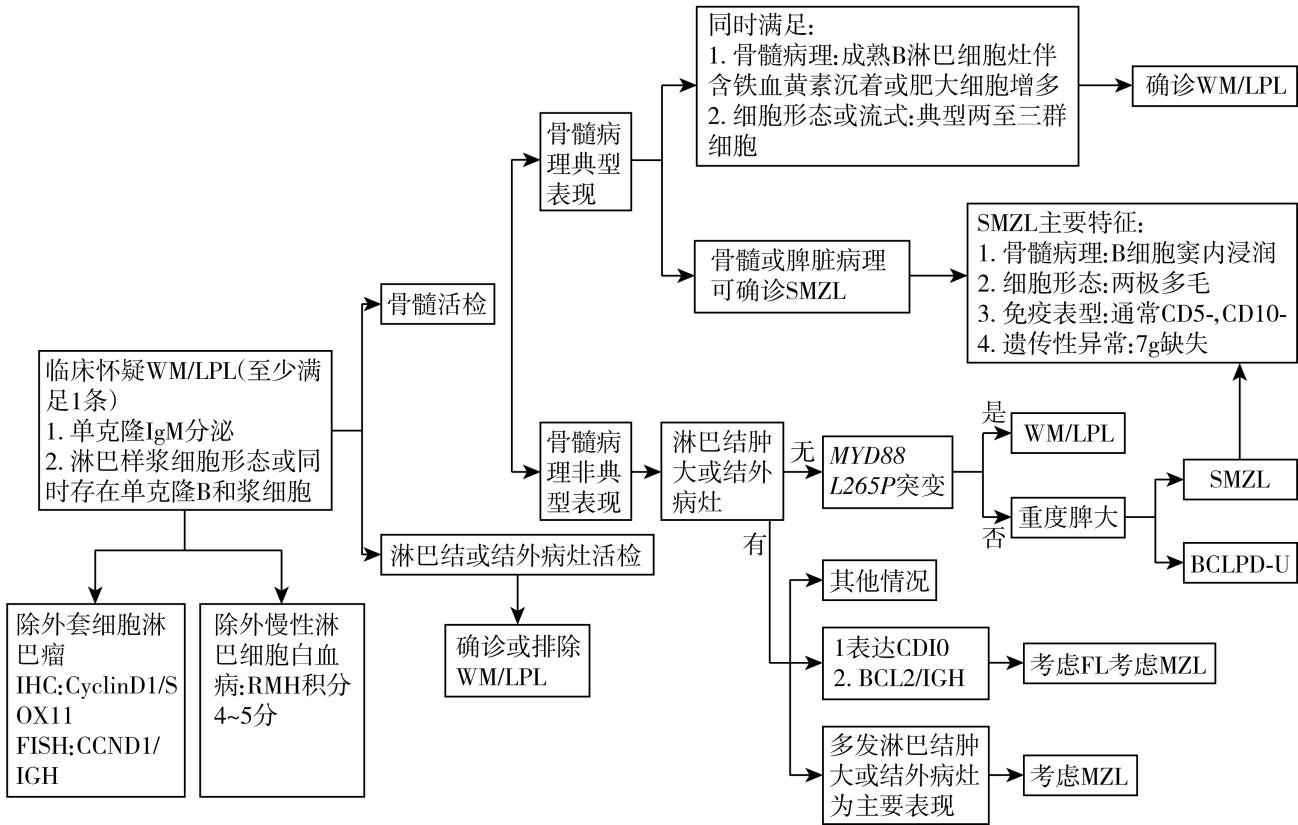
WM/LPL.华氏巨球蛋白血症/淋巴浆细胞淋巴瘤; SMZL.脾边缘区淋巴瘤;Mzl.边缘区淋巴瘤;fL.滤泡性淋巴瘤;BCLPD-U.不能分类的B细胞慢性淋巴增殖性疾病;重度脾大:脾下缘超过脐水平线,或脾右侧最远端超过腹中线,或彩超示脾脏下缘超过肋缘下6cm。
图85-1 华氏巨球蛋白血症鉴别诊断流程图
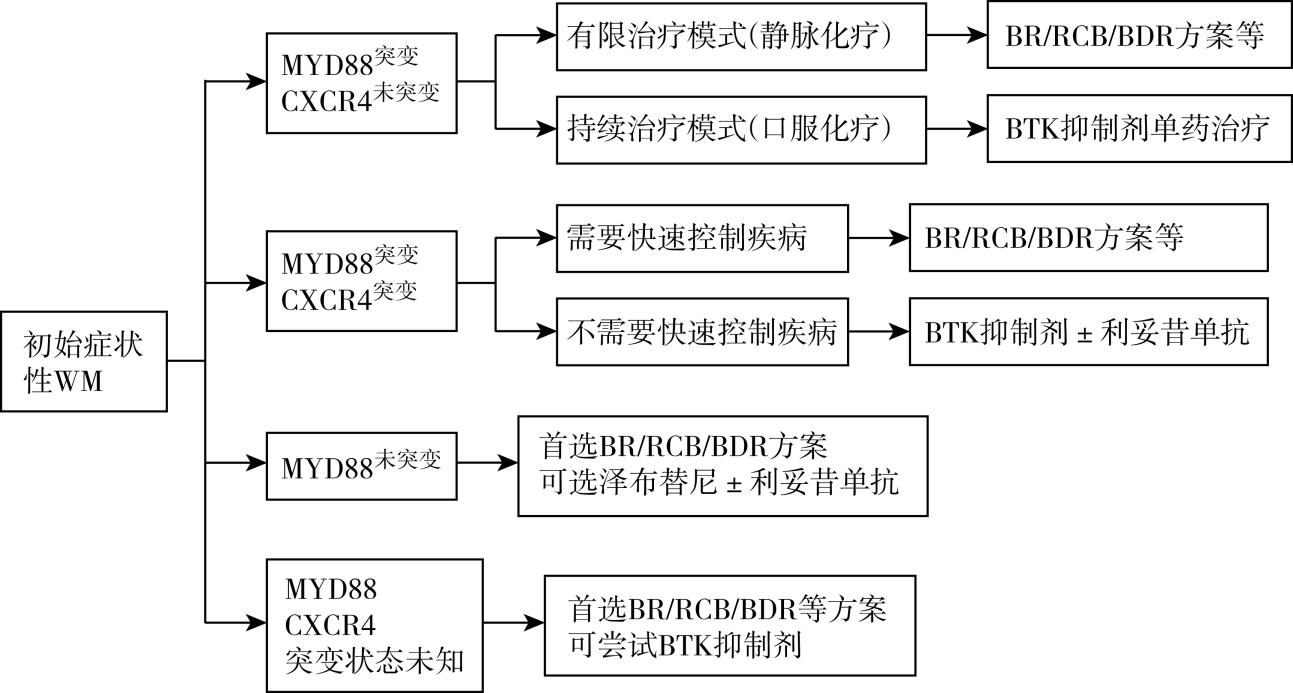
图85-2 初治华氏巨球蛋白血症(WM)患者治疗推荐流程图
参考文献
[1] 中国抗癌协会血液肿瘤专业委员会,中华医学会血液学分会,中国华氏巨球蛋白血症工作组淋巴浆细胞淋巴瘤/华氏巨球蛋白血症诊断与治疗中国指南(2022年版).中华血液学杂志,2022,43(8):624-630.
中国临床肿瘤学会.中国临床肿瘤学会(CSCO)恶性血液病诊疗指南(2023版).北京:人民卫生出版社,2023.


