173、发作性睡病
罕见病诊疗指南(2025年版)
概述 发作性睡病(narcolepsy, NT)是一种罕见的睡眠觉醒维持困难的慢性神经系统罕见疾病,主要临床特征是难以克制的日间过度思睡(EDS)、猝倒和其他快速眼动(REM)睡眠现象(如睡眠瘫痪和临睡幻觉)。猝倒指突然发生的肌肉无力,常与大笑、开玩笑或愤怒等情绪触发有关,也是诊断本病的关键临床特征。 按照2023年最新国际睡眠疾病诊断分类标准修订版(ICSD-3-TR),发作性睡病是中枢性过度嗜睡障碍的主要类型,分两种类型:发作性睡病1型(NT1)也称猝倒型发作性睡病,是由于下丘脑外侧区食欲素能神经元的大量丢失所引起的该神经元产生食欲素(Hypocretin, Hcrt/orexin)明显减少,临床症状特征表现白天过度思睡伴有猝倒发作;发作性睡病2 型(NT2)也有相同的日间过度思睡症状,但不伴有猝倒,脑脊液检测没有食欲素水平下降。
病因和流行病学
1877年Westphal和Fisher最早发表了关于日间过度思睡(EDS)和发作性肌无力的病例报告,1880年Gelineau首次将发作性睡病的这些症状作为一种独立的综合征,并创造了“narcolepsy” 即“发作性睡病”这个术语,用来指一种以不可抗拒的、短时间反复出现的睡眠为特征的病理状态。Henneberg后来将这种发作性肌无力现象称为猝倒(cataplexy)。20世纪20年代继流感大流行后,发生一些昏睡性脑炎,Constantin Von Economo在这些昏睡性脑炎的尸检中发现发作性睡病是由下丘脑神经元后部损伤引起的。20世纪30年代Daniels强调了白天嗜睡、猝倒、睡眠瘫痪和入睡前幻觉与发作性睡病之间的关联性。被后来Yoss和Daly及Vogel称为临床四联症,William C Dement发现这些发作性睡病的症状与REM睡眠相关,测试发现发作性睡病患者在入睡起始就出现快速眼球运动睡眠,也称之为sleep onset REM periods (SOREMPs)。
发作性睡病作为国际公认的罕见病,不同国家报道的患病率大致相同,发病率在0.02%~0.05%之间,发病的高峰年龄在8~15岁,我国发病年龄多在10岁以前起病,最小发病年龄3岁半发病,男女发病率基本相当。
发作性睡病的发病病因与多基因遗传易感性、自身免疫因素和感染等多因素有关。据报道,2010年中国和北欧国家发作性睡病的新发病例明显升高,可能与2009年冬季H1N1流感病毒感染和甲型流感疫苗的使用有关。
(1)遗传因素:遗传因素影响患NT1的风险。 同卵双胞胎NT1的一致 约为20%至30%。此外,只有1%至2%的NT1患者的直系亲属受到该疾病的影响。虽然这个频率很小,但NT1患者的一级亲属的相对风险大约是一般人群的10~40倍。早期研究发现位于第6号染色体上的人类白细胞组织相容抗原(HLA)基因与发作性睡病有高度相关性,95%以上的1型发作性睡病患者携带这种基因,而约25%健康人携带此基因,进一步研究证实了HLA-DQB1*06:02是发作性睡病1型的最佳遗传标记物;其中非HLA基因如:肿瘤坏死因子α2以及嘌呤能受体P2Y11基因等也与发作性睡病存在相关性。
(2)自身免疫机制:下丘脑分泌素(hypocretin,Hcrt)抗原和抗Hcrt自身抗体均位于Hcrt神经元上,导致其在发作性睡病患者血和脑脊液中缺乏可检测的抗体。
(3)感染源:(细菌或病毒)和疫苗接种后诱导产生T细胞相关性自身免疫反应进而诱发发作性睡病症状,常见的有化脓性链球菌、甲型流感病毒感染或者注射甲型流感疫苗如Pandemrix等。
临床表现
发作性睡病的主要临床表现包括难以抗拒的日间嗜睡、猝倒、入睡前和醒后幻觉(hypnagogic hallucinations)、睡眠瘫痪(sleep paralysis)、夜间睡眠紊乱(Disturbed Nocturnal Sleep),其构成发作性睡病的“五联症”。日间睡眠发作、猝倒、睡眠幻觉、睡眠瘫痪和夜间伴梦境相关的睡眠行为异常可能与REM睡眠异常相关。
1.日间过度思睡(excessive daytime sleepiness, EDS) 是最常见且通常是最先出现的症状,几乎影响100%患者。这种嗜睡的特点是不可抗拒的睡意,即使在有充足夜间睡眠的情况下也无法避免。患者会在不适当的时间和场合突然入睡,如在说话、吃饭或甚至驾驶时。这些睡眠发作通常非常突然,患者往往没有预兆。短暂的小睡能缓解困意,但持续时间不长;在极端的嗜睡状态下,患者可能会进行一些简单的、常规的、机械性活动,而对此动作没有记忆。例如,患者可能在无意识的状态下继续进行一些日常活动,之后对此没有任何记忆,称为自动行为。EDS显著影响患者的工作效率、学习能力和社交活动。由于难以保持警觉状态,患者在进行需要连续集中注意力的活动时表现不佳。
2.猝倒(Cataplexy) 指突然发生的肌肉无力,这种无力可以局部发生,如仅影响面部肌肉或颈部肌肉,也可以影响全身性的,导致患者无法站立或维持身体姿势,出现走路不稳,严重时可能完全倒地。猝倒常与大笑、开玩笑或愤怒等情绪刺激诱发有关,研究发现猝倒与食欲素缺乏有高度相关性,被认为是1型发作性睡病诊断的关键特征。尽管有少数个案在几年内可能只出现一次猝倒,但这种情况罕见。最近的研究发现,更多的患者在幼儿期或疾病发作前接近成年时出现猝倒,而在这些个体中,猝倒可能表现为非典型症状,例如没有明显情绪触发的全身肌肉松弛,或者伴随自发的吐舌、做鬼脸或张开下颌的抽动等。
3.睡眠幻觉 (Hypnagogic Hallucinations, HH) 发生在刚入睡或睡醒后出现梦境样体验,多为视觉或体感幻觉如看见模糊的人影或有人触摸的感觉,也可表现为幻听如听见有人说话或嘈杂声音等。这种幻觉多伴有恐怖或不愉快的体验
4.睡眠瘫痪(Sleep Paralysis, SP) 发生在刚入睡或从睡眠向觉醒转换过程中。发作时患者虽然意识清醒,但身体无法自主活动或讲话,可伴呼吸困难。一般持续数十秒到数分钟,在外界推力或刺激下可立即恢复正常。
5.夜间睡眠紊乱(Disrupted nocturnal sleep,DNS) 发作性睡病也常出现夜间睡眠不安、反复睡眠中断、觉醒次数增多和再入睡时间延长,导致睡眠片段化。有些患者可伴有睡眠中周期性腿动、不自主运动、也常出现异态睡眠叠加现象和睡眠呼吸暂停等。
此外,发作性睡病还可伴有肥胖、偏头痛、性早熟、注意力不易集中,情绪易怒、精神障碍、认知功能损害等。
评估
1.日间嗜睡的主观评估 Epworth嗜睡量表(Epworth Sleepiness Scale, ESS)是最常用的评估成人主观嗜睡程度的量表。儿童和青少年Epworth嗜睡量表(ESS- CHAD)和儿科日间嗜睡量表已被验证可用于儿童和青少年。通常,发作性患者会报告严重的EDS,在Epworth量表上得分为15或更高。斯坦福嗜睡量表(Stanford Sleepiness Scale)是一种7分制量表,用于量化个人全天的主观嗜睡程度,但人们通常很难每隔15到20分钟就准确地给自己打分。
2.夜间多导睡眠监测(nocturnal polysomnography, nPSG) 一般在进行多次睡眠潜伏期试验(multiple sleep latency test, MSLT, 也称小睡试验)前要进行nPSG检查,因为它可以监测夜间睡眠质量,并有助于排除其他睡眠障碍,如阻塞性睡眠呼吸暂停(OSA)。
在进行nPSG监测前,推荐进行2周的睡眠日记或体动记录仪检查,排除异常昼夜节律紊乱、睡眠不足等影响检查结果的因素,且这2周的数据采集要包含2个周末,以了解工作日和周末可能出现的作息差异。小睡前夜的PSG要求患者卧床时间不少于7 h。
发作性睡病患者nPSG的主要特点表现为:入睡潜伏期缩短、N1期睡眠增加、N3期睡眠减少,睡眠效率下降、入睡后醒转次数增加、REM睡眠期患者的眼动指数升高、并可能出现入睡期REM睡眠(sleep onset REM period,SOREMP)、REM睡眠期的肌张力失迟缓(RWA)阳性和梦境演绎的行为(dream enactment behavior,DEB)等。
在多导睡眠监测(PSG)的判图时,应仔细检查PSG记录的前15分钟是否存在夜间SOREMP,因为最新研究发现夜间SOREMP现象对诊断NT1具有高度特异性,并与脑脊液下丘脑分泌素-1/食欲素-A水平降低相关, 因此nPSG出现的SOREMP与MSLT阳性有同等重要的诊断价值,并被纳入ICSD-3修订版发作性睡病的标准中。当发作性睡病患者nPSG发现REM睡眠肌张力失迟缓,N1睡眠增加,频繁从清醒或N1睡眠期过渡到REM睡眠;出现这些电生理指标改变均支持发作性睡病的诊断。发作性睡病患者也常合并其他睡眠障碍,如REM睡眠行为障碍、周期性肢体运动和OSA,OSA也可与发作性睡病同时发生。而25%的发作性睡症患者的呼吸暂停低通气指数(AHI)大于10 /h。但这些睡眠障碍都不能足以解释发作性睡病出现的严重嗜睡症状。
3.多次睡眠潜伏期试验(multiple sleep latency test, MSLT):被认为是诊断发作性睡病的“金标准” ,MSLT是指在没有警示的情况下测量生理性睡眠倾向。该测试包括5次设定的小睡时间,通常在前夜PSG结束后至少2小时才开始,设定睡眠时间为上午9点;11点;下午1、3、5点,受试者穿着便装,在舒适、隔音、黑暗的卧室里接受多导睡眠仪监测。在每20分钟的监测期之后,患者必须保持清醒,直到下一次小睡开始。MSLT的主要终点是每次小睡的潜伏期,所有小睡的平均睡眠潜伏期,以及多次小睡发生的REM睡眠的次数。
平均入睡潜伏期≤8分钟被认为符合嗜睡的诊断。大于10分钟被认为是正常的。8~10分钟的平均潜伏期代表灰色区域。在其中小睡试验期间发生的REM睡眠被认为是白天的SOREMP。支持发作性睡病诊断的MSLT阳性要求平均睡眠潜伏期为8分钟或更短,加上两次或以上的SOREMP。
4.基因检测 基因检测有时被用于发作性睡病的支持临床诊断。HLA DQB1*06:02是发作性睡病中最常见的遗传指标,在约90%的NT1患者中呈阳性。纯合DQB1*06:02使NT1和NT2的风险增加2至4倍。然而,在NT2中,只有40%的受试者有DQB1*06:02阳性,所以HLA检测通常对没有猝倒的人没有帮助。HLA DQB1*06:02基因检测本身不足以诊断发作性睡病,因为DQB1*06:02在12%至25%的普通人群中也可以被发现。HLA-DQB106:02等位基因与发作性睡病高度相关,尤其是发作性睡病1型。对于无猝倒症状且DQB106:02阴性的患者,可以基本排除发作性睡病1型,其他HLA等位基因和基因影响发作性睡病的风险。例如,DQB1*03:01和DRB1*15:01增加风险,而DQB1*05:01和DQB1*06:01具有保护作用。NT1还与编码T细胞受体α亚基、组织蛋白酶H和OX40L的基因多态性有关,这可能影响抗原呈递和T细胞功能。总体而言,这些遗传关联凸显了免疫系统在发作性睡病发生中的作用。
5.脑脊液食欲素的测量 测量CSF中食欲素A是诊断NT1最准确的技术。下丘脑食欲素神经元在发作性睡病患者中选择性死亡,CSF中食欲素水平非常低或缺乏可以确诊NT1。对发作性睡病使用放射免疫测定法测量CSF食欲素A水平低于110 pg/mL有很高的阳性预测价值(94%)。相反,NT2中食欲素A水平通常正常;具体来说,只有24%的NT2患者CSF食欲素A水平低。在少数情况下,CSF食欲素A水平低可能是由于神经系统疾病如脑肿瘤、脑炎、血管疾病、神经遗传变性疾病或脑外伤损伤了下丘脑食欲素神经元所致,也称继发性发作性睡病。
6.清醒维持试验(maintenance of wakeful test,MWT): 清醒维持试验不用于诊断发作性睡病,但可以帮助评估嗜睡的治疗效果和评估与特定工作或活动相关的入睡风险。MWT测试患者在黑暗房间中以舒适的坐姿保持清醒的能力,白天每隔2小时进行不同的试验。MWT每隔2小时进行4次测试(上午9点、上午11点、下午1点和下午3点),并要求患者保持清醒40分钟。在测试期间平均不到8分钟入睡被认为是不正常的。一项研究表明,平均睡眠潜伏期小于12分钟的MWT对发作性睡的灵敏度为84%,特异度为98%。MWT已经通过不同的性能测试(包括驾驶模拟)进行了验证,并且用于临床药物试验。
诊断
发作性睡病的诊断需要收集患者的详细病史,包括睡眠习惯、日间困倦或疲劳程度以及任何可能的触发因素。体检有助于排除其他可能的疾病。NT1的诊断包括临床评估和整夜多导睡眠监测(nPSG),然后再进行多次睡眠潜伏期实验(MSLT)。一般典型的发作性睡病患者出现日间过度思睡、猝倒发作、睡眠幻觉或睡眠瘫痪“四联症”或者伴有夜间睡眠障碍“五联症”诊断不难。本章根据2022年中国发作性睡病指南结合2023年AASM最新国际睡眠障碍疾病诊断分类标准修订版(ICSD-3-TR)关于发作性睡病的诊断标准分别如下:
1. 1型发作性睡病(NT1)的诊断标准 食欲素缺乏综合征、伴猝倒型发作性睡病:需要满足标准A、B和C。
A.患者每天都有难以遏制的睡眠需求,或者白天嗜睡或睡眠。
B.满足下列一种或两种条件
(1)猝倒,和下列之一:
a.根据当前AASM推荐的建议,平均睡眠潜伏期≤8分钟,2次或2次以上的SOREMP;
b.夜间PSG的SOREMP(睡眠开始后15分钟内)。
(2)通过放免法测量的CSF食欲素水平≤110 pg/ml(使用斯坦福参考样品)或小于相同标准化免疫反应性测定的正常受试者平均值的三分之一。
C.不能更好地用慢性睡眠不足、昼夜节律性睡眠-觉醒障碍或其他当前睡眠障碍、精神障碍或药物/物质滥用等解释这些症状和体征。
按照ICSD-3-TR规定,在进行MSLT测试之前必须进行nPSG,旨在明确白天嗜睡与夜间睡眠障碍的潜在原因。MSLT必须根据最新推荐的AASM检查方案执行:在睡眠实验室进行睡眠测试之前,需要记录2周的睡眠日志,并尽可能伴有体动记录仪,以评估夜间睡眠时间是否满足6小时或是否存在昼夜节律紊乱等。
2. 2型发作性睡病(NT2)的诊断标准
2型发作性睡病的诊断标准:无猝倒,需要满足标准A、B、C、D和E。
A.患者每天有无法遏制的睡眠需求,或者白天嗜睡或睡眠状态,至少持续三个月。
B.根据当前推荐的MSLT操作建议进行操作,MSLT平均睡眠潜伏期≤8分钟,出现两次或两次以上的SOREMP。前夜PSG上出现SOREMP(在睡眠开始后15分钟内)可以取代MSLT上的SOREMPs之一。
C.无猝倒发作。
D.如果通过放免法测量CSF食欲素水平,则其≥大于110 pg/ml或大于在具有相同标准化测定的正常受试者平均值的三分之一。
E.不能用慢性睡眠不足、昼夜节律性睡眠-觉醒障碍或其他当前的睡眠障碍、精神障碍或药物/物质使用或精神障碍并更好地解释这些症状和体征。
鉴别诊断
发作性睡病的鉴别诊断主要针对出现EDS相关疾病的鉴别:发作性睡病最常见的症状日间过度嗜睡应与其他疾病导致的EDS相鉴别:
1.阻塞性睡眠呼吸障碍(OSA) 主要表现为上午思睡,但发作性睡病的日间思睡程度更重,在小睡后会感到一段时间的头脑清醒,而OSA患者在小睡后多不会感到头脑清醒。此外,OSA患者无猝倒发作,临床常将合并OSA的发作性睡病患者漏诊。当患者日间思睡的程度难以用OSA解释、思睡症状出现早于打鼾症状的发生(如儿童时期发病)、经有效的无创通气治疗后日间思睡改善不明显时,应怀疑存在发作性睡病的可能。可通过检测脑脊液Hcrt的含量来鉴别。
2.特发性嗜睡症(Idiopathic Hypersomnia, IH) 特发性嗜睡症患者常存在过度的睡眠需求(Excessive need for sleep,ENS),但缺乏REM睡眠相关的症状如猝倒、入睡前幻觉、睡眠瘫痪等,MSLT中未出现2次或2次以上SOREMP。与发作性睡病相比,特发性嗜睡症患者夜间睡眠效率通常很高,可出现宿醉式睡眠,以及持续时间更长但不解乏的日间小睡,患者常常无多梦主诉。
3.克莱恩⁃莱文综合征(Kleine⁃Levin syndrome,KLS) KLS以反复发作的过度思睡为主要临床特征,同时伴有认知、精神和行为异常,发作间期功能状态正常。过度思睡每次持续2天至5周,通常这种发作每年超过1次。睡眠监测仅出现总睡眠时间延长,无其他特异性表现。
4.睡眠不足综合征和睡眠⁃觉醒节律紊乱 日间思睡不伴有猝倒现象,而且只要保证充足的睡眠时间和保持正常的作息时间就可以消除日间思睡。
5.神经疾病 中枢神经系统疾病如自身免疫性脑炎、血管性疾病、肿瘤、外伤、结节、神经变性病以及某些遗传代谢性疾病可能导致类似发作性睡病的表现,应诊断为疾病引起的发作性睡病(继发性发作性睡病)。借助于颅脑影像学和脑脊液等检查做出相应中枢神经系统疾病的诊断。
6.精神疾病 不典型抑郁症、双相障碍和躯体形式障碍也可以表现日间过度思睡,伴有情绪低落或者高涨、兴趣减退、焦虑等精神障碍症状,但不会出现典型发作性睡病的猝倒,MSLT特征和脑脊液中食欲素水平的降低。
治疗
所有的治疗方法的目标都是优化对发作性睡病症状的控制,并让患者有一个完整的个人和职业生活。治疗发作性睡病的目标主要集中在改善最困扰患者的症状,即典型的嗜睡和猝倒。因为发作性睡病是一种终身疾病,患者将可能需要接受长期的药物治疗,临床医师在选择药物时必须考虑可能的副作用。因此,发作性睡病的治疗必须在维持积极生活与避免药物副作用和对药物的耐受性之间寻求最佳的平衡点。
1.行为治疗 行为疗法是治疗发作性睡病的一个重要方法。白天主动小睡15到20分钟后,白天的困倦通常会改善1~2个小时,一些发作性睡病患者可以从两次小睡中获益。必要时,临床医生应帮助患者和家长与学校和雇主积极沟通合作,帮助安排患者小睡的机会。此外,其他重要的行为治疗包括保持规律的睡眠-觉醒时间表,避免频繁更换时区,以及养成良好的睡眠卫生习惯。
职业咨询也很重要,因为发作性睡病患者和他们的雇主们也必须接受教育,了解在白天嗜睡的情况下可能很难完成的工作,包括需要轮班和随叫随到的工作。应该劝阻发作性睡病患者不要从事需要长时间不间断地持续关注的工作,尤其是在单调的条件下,比如商业驾驶和交通行业。
2.药物治疗
(1)治疗EDS的药物
莫达非尼是一种促进觉醒的药物,它可能通过阻止多巴胺的再摄取来促进觉醒。可以在早上单次给药(200~400mg),或分早上和中午两次给药。莫达非尼能有效改善发作性睡病患者的EDS,副作用相对较少。最常见的副作用是头痛,其次是紧张、恶心、口干和血压增高。这些症状可以通过缓慢增加剂量来减轻。定期监测血压。莫达非尼极少会引起史蒂文斯-约翰逊综合征或其他严重的皮疹,出现成瘾、滥用或耐受的也非常低。莫达非尼的半衰期为10~12小时,会降低口服避孕药的效果,因此发作性睡病患者应使用其他避孕方法。莫达非尼可能有致畸作用,应在怀孕、妊娠和哺乳前停药。
阿莫达菲尼是莫达非尼的活性R-对映体,已被美国食品药物管理局(FDA)批准用于治疗发作性睡病患者的EDS。与普通莫达非尼相比,阿莫达菲尼的半衰期更长,为12~15小时。因此对EDS的改善可能更持久,剂量范围为50~250 mg/d。副作用与莫达非尼相似,包括头痛、恶心、头晕和失眠。
替洛利生是一种组胺H3受体拮抗剂/反向激动剂,于2016年在欧洲被批准使用,2019年在美国被批准用于治疗NT1和NT2患者的EDS。替洛利生能在大脑中提升突触间隙的组胺神经递质而促进觉醒,并可能抑制REM睡眠。H3受体是一种抑制性自身受体,可减少组胺、乙酰胆碱和其他单胺神经递质的释放。替洛利生可阻断这一效应,导致组胺和其他神经递质水平升高。研究证实替洛利生是一种中等效力的EDS治疗方法,优于安慰剂,与莫达非尼相似。此外,与安慰剂相比,替洛利生可适度降低猝倒频率,但尚未在美国被批准作为抗猝倒药。替洛利生每日1次,使用剂量从9 mg/d开始,可逐渐滴定增加至36 mg/d。替洛利生耐受性良好,不良反应轻微,恶心和肌肉骨骼疼痛最常见,还可引起头痛、失眠、腹痛和QT间期延长,但焦虑不常见。替洛利生因其独特的作用靶点,导致药物滥用可能性低而未列入精神管制药物。值得注意的是,替洛利生可经肝脏代谢,禁止用于重度肝损害患者。
索安非妥是一种选择性多巴胺和去甲肾上腺素再摄取抑制剂,于2019年在美国被批准用于治疗成人EDS和发作性睡病患者。与安非他明不同,索安非托不促进单胺的释放。索安非托的起始剂量为每日1次,每次75 mg。可根据需要每三日将剂量增加至每日150 mg(美国批准的最大剂量)。索安非妥副作用为轻至中度,包括头痛、恶心、食欲抑制、焦虑、失眠,以及小剂量依赖性的血压和心率升高。该药的平均半衰期为7.1小时,主要通过尿液排出。关于该药对妊娠和哺乳期的影响,现有数据有限。同时使用单胺氧化酶抑制剂或在过去14天内使用过对索安非妥是禁忌的药物。
羟丁酸钠是γ-羟丁酸的钠盐,被FDA批准用于治疗发作性睡病的嗜睡和猝倒。羟丁酸钠如何改善发作性睡病的症状,目前尚不完全清楚。羟丁酸钠促进NREM深度睡眠,这种急性镇静作用可能是由GABA- B受体介导的。羟丁酸钠还能改善白天的嗜睡和猝倒,但这一作用是如何发生的尚不清楚。羟丁酸钠通常在已卧床的患者就寝时服用,以避免因急性镇静而跌倒。第一次给药后约2.5~4小时,患者躺在床上时服用第二次。它的半衰期是90~120分钟。开始时每晚总剂量为4.5~6g,根据EDS和猝倒的改善情况,剂量在2~3个月内逐渐递增至6~9g。 这些剂量还可减少睡眠片段化、睡眠瘫痪、睡前幻觉和噩梦。羟丁酸钠在治疗早期能明显改善夜间睡眠,但对EDS和猝倒的改善可能需要3个多月才能看到疗效。与莫达非尼合用时,羟丁酸钠对EDS有增加效果的作用。急性撤药不会产生强烈的反跳性猝倒或嗜睡。
如果发作性睡病患者在服药后1~2小时醒来,他们可能会出现意识错乱、恶心和遗尿,尤其是在较大剂量和首次开始用药时。羟丁酸钠可引起呼吸抑制(尤其是与镇静药物联用时)以及阻塞性和中枢性呼吸暂停,应谨慎用于有睡眠呼吸障碍的发作性睡病患者。不建议在妊娠期使用。羟丁酸钠禁止与镇静剂或酒精联用,也禁止用于琥珀酸半醛脱氢酶缺乏症患者。在美国,羟丁酸钠的临床使用需要通过联邦药物安全项目(风险评估和缓解策略,risk evaluation and mitigation strategy, REMS)进行密切的安全性监测。
托莫西汀是一种5-羟色胺-去甲肾上腺素再摄取抑制剂,已在回顾性队列研究和病例报告中用于治疗发作性睡病。在一项研究中,NT1患儿的日间嗜睡、猝倒和睡眠中断有所改善,但未采用标准化结局指标。副作用包括抑制食欲和情绪障碍。目前,关于治疗效果的证据相当有限。
选择性食欲素2受体激动剂(OX2R) 是一种新型治疗发作性睡病的药物,主要作用靶点在食欲素系统,能增加觉醒,维持正常的睡眠-觉醒周期,目前OX2R激动剂正在进行临床研究中,是一种非常有潜力的治疗发作性睡病及其他嗜睡类疾病的药物。
(2)猝倒和REM睡眠相关症状
猝倒被认为是REM睡眠肌张力迟缓进入清醒状态。REM睡眠受到去甲肾上腺素和5羟色胺的强烈抑制,而增加这些神经递质水平的药物通常对抑制猝倒有效。专家一致支持在适应证外使用抗抑郁药治疗猝倒,因为它们具有抑制REM睡眠的能力,目前还没有随机对照试验证实其疗效。抗抑郁药物包括三环类抗抑郁药(TCA),是最早用于治疗猝倒的药物。较老的三环类抗抑郁药包括丙米嗪(imipramine)、氯丙米嗪(clomipramine)和前普替林(proyptiline)。然而,它们有显著的抗胆碱能副作用,包括口干、出汗、便秘、心动过速、排尿困难,尤其是导致40%以上男性发作性睡病患者阳痿的性功能障碍。
选择性5-羟色胺再摄取抑制剂(SSRIs)类药物:SSRIs对猝倒治疗有效且耐受性良好。氟西汀改善猝倒症状明显,起始剂量为上午10~20 mg/d,可根据疗效增加至60 mg/d。舍曲林、氟伏沙明、西酞普兰也被证明对改善猝倒有轻度疗效。与传统的三环类抗抑郁药相比,SSRIs类药物副作用少,效果好。不良反应包括失眠、恶心和性功能障碍。这类药物一般不会产生药物依赖。
5-羟色胺-去甲肾上腺素再摄取抑制剂(SNRIs) SNRIs类药物可显著减少猝倒、睡眠瘫痪和入睡前/觉醒前幻觉,是首先推荐的抗猝倒药物,因为它们副作用少,疗效好。这类药物中最常用的是文拉法辛缓释胶囊,它是一种有效的5 -羟色胺和去甲肾上腺素能再摄取抑制剂,也是一种弱的多巴胺再摄取抑制剂。文拉法辛缓释胶囊的使用剂量为37.5~225mg,是这些药物中最广泛用于成人和儿童发作性睡病的药物;与三环类抗抑郁药相比,文拉法辛缓释片具有良好的疗效和更好的耐受性。度洛西汀(每天早晨60mg)是另一种减少猝倒的SNRI类药物。SNRIs和SSRIs类药物在怀孕期间使用时属于C类药物(帕罗西汀属于D类)。关于孕妇使用抗抑郁药的信息大多来自观察性研究,但数据提示无致畸作用。抗抑郁药也会在睡眠中产生周期性肢体运动和快速眼动睡眠行为障碍(REM sleep behavior disorder),但尚不清楚服用SSRI/SNRI类药物的发作性睡病患者是否会加重这些症状。
(3)儿童发作性睡病的治疗
关于儿童发作性睡病药物治疗效果和安全性的大多数研究数据都是基于观察性数据。在一项对13名儿童(平均年龄,11.0岁)进行的研究中,莫达非尼(平均剂量,346 mg/d)在MSLT中增加了睡眠潜伏期(从6.6分钟增加到10.2分钟),减少了90%受试者的睡眠发作,并且似乎安全且耐受良好,持续时间超过1年。50~200 mg的莫达非尼在上午和中午给药时似乎效果最好。如果需要,孩子放学回来时可加用小剂量的速释剂型的哌甲酯。该药不能给得太晚,以免诱发入睡困难。
由于存在史蒂文斯-约翰逊综合征的病例报告,莫达非尼和阿莫达非尼未被FDA批准用于17岁以下的人。在一项关于儿童发作性睡病患者使用莫达非尼的荟萃分析中,副作用包括易激惹、口干、恶心、食欲缺乏和头痛,但未报告严重不良反应。如果不能开出莫达非尼,则哌甲酯是次佳选择。它有速释、缓释和控释的剂型。在儿童推荐剂量需基于体重给药(通常为每日0.5~1 mg/kg,最大剂量<50~60 mg),我们使用长效制剂以提高依从性并减少成瘾的可能性。药物选择上我们更倾向于使用哌甲酯,而不是安非他明,因为一项对ADHD儿童开展的研究表明,使用安非他明时诱发精神疾病的风险较高。
替洛利生已被欧洲和中国获批治疗6岁以上儿童发作性睡病,按照滴定方式给药,起始剂量为4.5mg/d,第2周增加到9mg/d,40公斤以下,最大剂量为18mg/d,40公斤以上可以达到36mg/d。
诊疗流程图(图52-1)
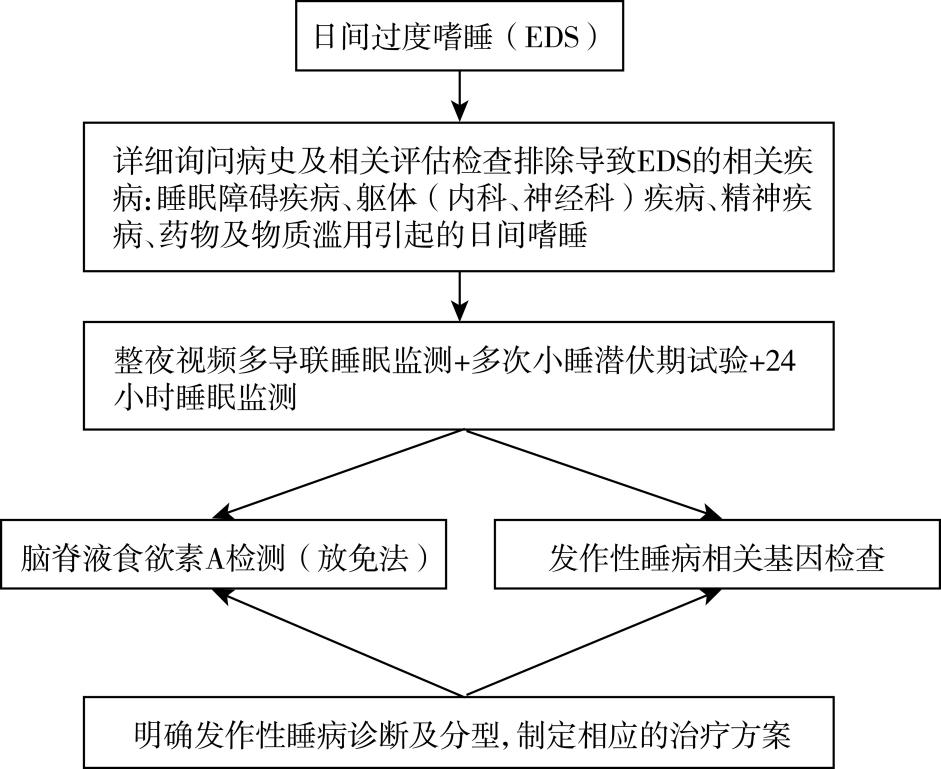
图52-1发作性睡病诊疗流程
参考文献
[1]中华医学会神经病学分会睡眠障碍学组:中国发作性诊断和治疗指南(2022版)中华神经科杂志,2022,55(5): 406-420。
[2] Westphal C. Eigenthümliche mit einschläfen verbundene anfälle. Arch Psychiat, 1877,7:631–635.
[3] Gélineau JBE. De la narcolepsie. Gazette Des Hoôpitaux,1880,53: 626–628.
[4] Yoss RE, Daly DD. Narcolepsy. Med Clin N Am,1960,44: 953–968.
[5] Von Economo C. Encephalitis lethargica. London: Oxford Medical Publications, Humphrey Milford, Oxford University Press,1931.
[6] Mignot E, Lammers GJ, Ripley B, et al. The role of cerebrospinal fluid hypocretin measurement in the diagnosis of narcolepsy and other hypersomnias. Arch Neurol,2002,59(10):1553–62.
[7] American Academy Of Sleep Medicine. International classification of sleep disorders third edition, text revision (ICSD 3 TR). Darien IL: American Academy of Sleep Medicine,2023.


