130、白塞病/贝赫切特综合征
罕见病诊疗指南(2025年版)
概述 白塞病(Behçet's disease,BD)又称贝赫切特综合征,是一种以血管炎为基本病理改变的慢性、复发性自身免疫/炎症性疾病,主要表现为反复发作的口腔溃疡、生殖器溃疡、葡萄膜炎和皮肤损害,亦可累及心脏及大血管、神经系统、胃肠道、关节等器官。BD可引起任何大小和类型血管的血管炎,临床表现存在高度异质性。鉴于该病往往表现为不同的临床表型症候集簇,如皮肤黏膜型、关节型,血管型、胃肠型、眼型和中枢神经系统型,同时疾病表现的地域性、某些家系中症候群及不同脏器受累患者的药物治疗反应均存在差异,近年来很多学者倾向将其称为白塞综合征(Behçet's syndrome,BS)。
病因和流行病学
目前BD病因不明,多数认为其是在遗传易感性的基础上,在感染等多种环境因素作用下,机体免疫功能的过度激活和免疫耐受的丧失,导致机体多系统炎性损伤的一类临床症候群。主要因素包括:
1.遗传因素 BD在地域和种族上存在明显差异,以及家族聚集倾向,这表明遗传因素对发病有一定影响。特定的人类白细胞抗原B(human leukocyte antigen B,HLA-B)基因,尤其是HLA-B51,与BD密切相关。
2.感染因素 细菌、病毒感染及肠道菌群异常可能是BD的致病因素,导致机体炎症反应异常和免疫功能失衡。
3.免疫因素 中性粒细胞过度活化和浸润是BD急性炎症的核心,多种细胞因子介导抗原提呈细胞激活,扩大炎症反应。进一步刺激获得性免疫系统,引发T细胞分化失衡,导致体内细胞因子网络紊乱,造成组织损伤。
4.内皮激活和高凝状态 内皮激活和高凝状态是BD患者血管炎症及血栓形成的关键因素,表现为内皮损伤、内皮功能障碍、一氧化氮生物利用率降低、血管生成异常和血液高凝状态,这些因素共同参与BD发病。
BD在世界范围内有较大地域差异,中东、远东、地中海地区发病率较高,故被称为“丝绸之路病”。全球综合患病率为10.3/10万。土耳其患病率最高,为(80~370)/10万,其次是日本、韩国、伊朗、伊拉克和沙特阿拉伯,为(13.5~35)/10万,中国BD的患病率估测约为14/10万,北方可高达110/10万,而北美和北欧国家的患病率为1/1.5万~1/50万。BD高发地区的男女患病率相近,在美国和北欧则女性更多见。发病年龄多为15~50岁,中位发病年龄34岁。中东或远东地区的年轻男性患者更易出现重要脏器受累,预后较差。
临床表现
BD多起病隐匿,临床表现多样,病情呈反复发作与缓解交替。全身多系统、多脏器均可受累,皮肤黏膜损害是最常见的临床表现,眼、血管、胃肠道、神经系统受累者预后不佳。部分患者伴有发热、体重减轻等非特异性临床表现。
1.口腔溃疡 复发性口腔溃疡(>3次/年)常为BD最早及最常出现的临床表现。可发生在口腔任何部位,如舌、颊、唇、齿龈、咽、硬腭等处,常多发,疼痛剧烈,反复发作。局部创伤、某些食物、疲劳、失眠、月经可能为触发因素。典型病变为圆形,中央凹陷,表面覆有黄白色假膜,周围为边界清楚的红晕。溃疡大小、数量多变,小的阿弗他溃疡最为常见,直径<1cm,轻微疼痛,持续时间短(2周之内),愈合后不留瘢痕;大的阿弗他溃疡直径1~3cm,剧烈疼痛,持续时间长(可达6周);疱疹样溃疡少见,表现为多个直径1~2mm疼痛剧烈的小溃疡。咽深部溃疡和狭窄可导致吞咽困难和呼吸困难。
2.生殖器溃疡 很少为首发表现,发生率为51.7%~93%。在男性多见于阴囊,亦可在阴茎、龟头和环肛门周围。在女性最常见于大阴唇,亦可出现在小阴唇、阴道、宫颈处。与口腔溃疡比,生殖器溃疡出现的次数较少,数目亦少,但通常更深更大,边缘不规则,常疼痛剧烈,溃疡愈合后常留有瘢痕。
3.皮肤损害 约39.4%~87.1%的患者可出现皮肤损害,表现多种多样,包括假性毛囊炎、结节红斑、坏疽性脓皮病、Sweet综合征样病变等。痛性结节性红斑为最常见的皮肤损害,多见于女性,好发于下肢,愈合后留有色素沉着。假性毛囊炎和痤疮样皮疹在男性患者更常见,可发生于非青春期人群(>40岁),是一种圆形无菌性脓疱,基底部有红斑和水肿病变,分布于背部、面部和颈部。
4.眼损害 约50%的患者有眼部受累,可表现为葡萄膜炎、巩膜炎、角膜融解等,以白塞葡萄膜炎(Behçet's uveitis,BU)最为常见,是BD患者致残的最主要原因,临床预后较差、致盲率较高。BU好发于20~30岁人群,男性更多见且症状更重,预后差。常表现为反复发作的后/全葡萄膜炎,也可表现为孤立性前葡萄膜炎,但较为少见。BU后/全葡萄膜炎常表现为突然出现的视力下降和眼前漂浮物,一般进展很快,可在数小时内引起视力急剧下降。如合并前葡萄膜炎可有眼红、眼痛、畏光、流泪等刺激症状,前房积脓可见于约20%的BU。前葡萄膜炎可在2~3周自行消退,但不及时治疗可能会引起虹膜后粘连。眼后段受累以静脉性视网膜血管炎为主要表现,包括视网膜静脉迂曲扩张、血管鞘、视网膜出血等改变,较严重的患者可见相对特征性的黄白色视网膜浸润灶,还可出现视乳头水肿、黄斑水肿等表现;常伴不同程度的玻璃体炎。眼底荧光素血管造影可见视网膜静脉荧光素渗漏、着染,可存在无灌注区。轻度患者眼底检查可无明显异常,仅在荧光素血管造影中可见弥漫毛细血管荧光素渗漏,表现为特征性的蕨树叶样强荧光。葡萄膜炎反复发作可引起瞳孔膜闭、黄斑萎缩、并发性白内障、视神经萎缩和青光眼等严重并发症,可能导致可逆或不可逆的视力丧失。
5.血管损害 2.2%~50%患者可有血管受累,且以男性居多。血管受累是BD死亡的主要原因之一。各种不同直径的动脉和静脉均可受累,静脉受累更常见,包括血栓性浅静脉炎和深静脉血栓形成(deep vein thrombosis,DVT)。DVT是最常见的静脉血栓类型,特别是下肢DVT,占所有血管病变的60%~80%,常多发,双侧受累多见,治疗反应差,易复发,再通困难,临床可引起间歇性跛行,超过半数患者会导致严重的血栓后综合征,表现为慢性肢体疼痛、水肿和皮肤色素沉着并可继发下肢溃疡。BD患者的深静脉血栓与发生炎症的血管壁黏附紧密、不易脱落,而BD肺血管受累引起的肺血管炎可损伤内膜,导致肺动静脉内多发血栓形成。腔静脉血栓(上、下腔静脉)引起慢性梗阻可导致显著的胸壁和腹壁静脉曲张。肝静脉和下腔静脉同时或相继受累可引起布-加综合征,临床表现为腹痛、腹腔积液、肝大和黄疸、阴囊水肿和下肢水肿,严重者可导致肝衰竭。动脉受累主要表现为动脉瘤、动脉狭窄和闭塞,以动脉瘤多见,假性动脉瘤为主,常发生在主动脉、肺动脉、股动脉等位置,30%为多发,严重者出现瘤体破裂、病死率极高。肺动脉瘤是BD患者的主要死因,临床表现为咳嗽、胸痛、胸闷、呼吸困难等,严重病变者可出现大咯血,危及生命。血管受累常有复发趋势,2年复发率为23%,5年复发率为38.4%。
6.心脏损害 临床表现多样,可出现心包炎、瓣膜病变、冠状动脉病变、心内血栓、心肌炎、心内膜炎、传导异常等,多提示不良预后。其中瓣膜病变起病隐匿,可以在BD典型症状前出现,常导致漏诊或误诊,临床上不乏看到心脏病变多次瓣膜置换术后发生瓣周漏、瓣膜脱落等严重并发症,之后才确诊BD的病例。其主要表现为急性或慢性中/重度主动脉瓣关闭不全,病理为主动脉瓣及瓣周组织广泛炎症,常合并升主动脉扩张或升主动脉瘤,少数可累及二尖瓣和三尖瓣。冠状动脉受累相对少见,以男性多见,临床表现为心绞痛、心律失常、心肌梗死,影像学表现为冠状动脉狭窄、动脉瘤和闭塞病变,常伴发心脏外血管病变,而常见的心血管疾病危险因素少见。
7.消化道损害 发生率4%~38%,从食管至肛门全消化道均可受累,可单一部位或多部位受累,以回肠末端、回盲部、升结肠受累最多见。临床表现为腹痛、腹部包块、腹泻、腹胀、吞咽困难、嗳气、呕吐、便血、便秘等,溃疡累及食管时可出现顽固性胸骨后疼痛,严重者出现消化道溃疡、出血、肠穿孔、肠梗阻和瘘管形成等。典型的BD消化道溃疡内镜下表现为好发部位单发或局灶性多发(≤5个)的圆形或椭圆形、边界分明的溃疡,直径多大于1cm,创面较深,底部相对宽阔平坦,呈烧瓶状,有穿孔和出血的倾向;亦可表现为卵圆形穿凿样、地图样、环形溃疡。肠道CT表现为肠壁增厚、息肉形成、肠周浸润影,部分表现肠系膜血管充血、瘘管形成及周围脂肪组织混浊。手术病理可见肠管及系膜内小血管纤维素样坏死、炎性细胞浸润等血管炎表现,及肠黏膜急慢性炎症、坏死、肠壁增厚、溃疡形成等非特异性表现。需与炎性肠病、肠结核及其他感染性肠炎、药物相关性结肠炎等鉴别。
8.神经系统损害 发生率为2.3%~44%,多发生于30~40岁,男性患者多见。分为脑实质受累、非实质受累和周围神经系统受累。脑实质性受累最常见(约80%),累及端脑-间脑交界处、脑干和脊髓,表现为亚急性发作的头痛、脑神经麻痹、构音障碍、共济失调和偏瘫,是BD的主要致残、致死原因。10年病死率约为10%。仅70%~80%患者脑脊液检查异常,急性发作者明显,可表现为细胞数增多,以中性粒细胞和/或淋巴细胞为主,蛋白轻、中度升高,葡萄糖正常,无寡克隆带。脑脊液中白细胞介素(interleukin,IL)-6水平升高被认为是脑实质受累病情活动指标。头颅磁共振成像(magnetic resonance imaging,MRI)示病灶常位于中线结构附近,自脑干延伸至丘脑和基底节,部分患者亦可累及尾部。脑干萎缩,尤其是无皮层萎缩的情况下,对诊断具有很高的特异性。非实质受累主要指颅内静脉窦血栓形成(cerebral venous sinus thrombosis,CVST),亦称为血管性神经BD。多呈亚急性或慢性病程,主要临床表现为剧烈头痛、视乳头水肿、恶心呕吐,腰椎穿刺提示颅内压明显升高,脑脊液中细胞数、蛋白、糖和氯化物往往正常。血栓多见于横窦和上矢状窦,以双窦或多窦受累多见。磁共振静脉造影(magnetic resonance venogram,MRV)对CVST具有诊断意义。周围神经病变较少见,仅占BD神经系统受累的0.8%,可表现为感觉运动性多发性神经病、吉兰-巴雷综合征、多发性单神经炎和自主神经病。
9.关节损害 5.3%~93%的患者出现关节症状,通常为非对称性、间歇性、非侵蚀性外周单关节炎或寡关节炎,最常累及膝、踝等大、中关节。临床表现为关节红、肿、热、痛,大多预后良好,少有关节畸形。部分患者可出现骶髂关节受累。
10.其他临床表现 BD可见到胸腔和心包积液。肺实质受累少,CT表现为肺内结节、胸膜下薄壁空洞、磨玻璃影、胸腔积液等。偶有肾小球肾炎的散发病例报道,间质性肾炎少见。可出现附睾炎,临床表现为单侧或双侧附睾肿大、疼痛,易复发,较具特异性。少数BD患者合并血液系统疾病,以骨髓异常增殖综合征最为常见(多数患者具有8号染色体三体异常),也可合并白血病、再生障碍性贫血、淋巴瘤等。也可伴发实体肿瘤,如甲状腺癌、消化道肿瘤等。高龄、消化道受累是伴发恶性肿瘤的危险因素。
辅助检查
BD无特异性生物标志物或病理组织学特征。常规化验包括血、尿、粪常规,肝肾功能、电解质、红细胞沉降率、C反应蛋白(C-reactive protein,CRP)、免疫学指标等。部分患者可见到慢性病性中度贫血。血沉和CRP可以用于评估炎症程度。自身抗体如抗核抗体、抗中性粒细胞胞浆抗体等常为阴性,部分患者可检测到抗心磷脂抗体和抗β2-GPI抗体阳性。HLA-B5/51阳性率较高。
针刺反应试验是诊断BD的特异性体征。用20号无菌针头在前臂屈面中部斜行刺入约0.5cm沿纵向稍作捻转后退出,24~48h后局部出现直径>2mm的毛囊炎样小红点或脓疱疹样改变为阳性。静脉穿刺或皮肤创伤后出现的类似皮损具有同等价值。
此外,多种特殊眼科检查,如眼底荧光素血管造影(fluorescein fundus angiography,FFA)在评估视网膜血管炎方面具有重要作用,而OCT则可用于黄斑病变的诊断和评估;胃肠镜下发现的消化道典型溃疡,是BD肠道受累的确诊依据;血管超声、心脏超声、CTA等检查对BD心脏大血管受累的评估至关重要;头颅MRI和脑脊液检查则有助于神经BD的诊断,并能排除感染,而头颅MRV可用于诊断CVST。
诊断
BD诊断主要依据临床症状,应详尽地采集病史及典型的临床表现。1990年国际BD研究组制定的BD诊断(分类)标准(international study group of Behcet's disease, ISGBD)曾广泛使用,灵敏度为85%,特异度为96%。但该标准将口腔溃疡作为诊断的必要条件,对具有典型口腔、外阴溃疡和眼炎的患者相对容易诊断,对不典型表现,尤其是以预后不良的系统病变发病的患者却难以确诊。
2014年,由来自27个国家的学者组成的BD国际研究小组对ISGBD进行修订后形成了新标准(international criteria for Behcet’s disease, ICBD)。该标准未强调口腔溃疡作为必备条件,在ISGBD 5个条件基础上,补充血管病变、神经系统损害为诊断条件,将针刺反应检查作为可选项,总评分≥4分可诊断BD。2014年的ICBD标准较ISGBD标准显著提高了诊断BD的灵敏度,同时保证了特异度(该标准灵敏度为94.8%,特异度为90.5%),目前已广泛用于临床(表9-1)。

鉴别诊断
1.复发性口腔溃疡 口腔溃疡几乎可见于所有BD患者,但需注意与其他疾病引起的口腔溃疡鉴别。需要除外创伤、药物和感染等因素。其中感染包括坏死性牙龈炎、梅毒、淋病等细菌感染;单纯疱疹、带状疱疹、HIV、Epstein-Barr(EB)和巨细胞(cytomegalovirus,CMV)等病毒感染;组织胞浆菌病等真菌感染;口腔结核。还需与口腔扁平苔藓、免疫大疱性疾病(类天疱疮、天疱疮等)、结缔组织病、恶性肿瘤(如淋巴瘤/慢性白血病、原发性口腔鳞状细胞癌等)鉴别。
2.赖特综合征(Reiter syndrome,RS) 该病以无菌性尿道炎、结膜炎和关节炎为基本特征,可有皮疹和外阴部溃疡。但RS的会阴部皮疹表现为漩涡状龟头炎,为表浅性溃疡,一般不痛,愈后不留瘢痕。皮肤损害为脓溢性皮肤角化病,常见于足底和手掌,是RS的特征性表现。RS系统损害较轻,较少累及肠道和神经系统。
3.强直性脊柱炎 该病是以中轴关节慢性炎症为主的全身性疾病,病变主要累及骶髂关节和脊柱,髋、膝和踝等外周关节也可以受累。肌腱、韧带、骨附着点炎是其特征性病理变化,HLA-B27常为阳性。炎性病变亦可发生在眼、主动脉瓣、肠道,需要与BD鉴别。
4.克罗恩病 克罗恩病也可出现口腔溃疡、眼炎、关节炎等肠外表现。两者均可见于累及消化道的任何部位,病程常反复。但巩膜外层炎和虹膜炎更多见于克罗恩病,口腔溃疡、葡萄膜炎和视网膜血管炎在BD则更常见。克罗恩病较少发生生殖器溃疡。两者均可并发深静脉血栓,但克罗恩病一般不出现布-加综合征或动脉血管炎等其他血管表现。克罗恩病也较少出现神经系统症状。肠道表现如狭窄、瘘管和脓肿在克罗恩病较BD更多见。肠镜检查有助于二者鉴别,克罗恩病常表现为不规则、纵行溃疡,鹅卵石外观,呈节段性或弥漫性。
治疗
BD目前尚无公认的有效根治药物,主要治疗目标是迅速抑制炎症,防止复发,防止不可逆的器官损伤,延缓疾病进展。多学科联合诊疗、个体化治疗、早期治疗有助于控制病情,改善预后。BD的眼病、血管、神经和胃肠道受累与预后不良相关。建议根据患者的年龄、性别、器官受累的类型及严重程度个体化治疗。
1.一般治疗 建议患者保持口腔卫生,平时不宜进食过硬或温度过高的食物,避免进食刺激性食物。发生口腔或生殖器溃疡时,建议伤口护理,避免继发细菌感染。
2.局部治疗 口腔、外阴溃疡者局部糖皮质激素(以下简称激素)治疗有助于改善皮肤黏膜病变的严重程度和持续时间,适用于复发不频繁、症状较轻、无须持续性系统治疗者。玻璃体内注射曲安奈德、激素缓释剂有助于注射眼的炎症控制。
3.全身药物治疗
(1)皮肤黏膜受累:非甾体抗炎药(NSAIDs)对结节红斑和痛性溃疡有一定疗效。秋水仙碱(0.5 mg,每日2~3次)可改善结节红斑、口腔、生殖器溃疡,并可预防复发。沙利度胺(25~50 mg,每晚1次)对口腔、生殖器溃疡和假性毛囊炎有效。需要注意妊娠妇女禁用沙利度胺,可致胎儿畸形,长期应用可能引起神经轴索变性的不良反应。全身性激素用于秋水仙碱无效的结节红斑。阿普米斯特是一种新型口服磷酸二酯酶‑4抑制剂,可有效改善口腔和外阴溃疡,且不良反应少。2019年美国食品药品监督管理局已批准用于治疗成人BD相关口腔溃疡。上述治疗控制不佳或不能耐受者,可考虑生物制剂肿瘤坏死因子(tumor necrosis factor,TNF)α抑制剂或α干扰素。
(2)关节受累:急性关节炎首选NSAIDs和秋水仙碱。急性单关节炎可考虑关节腔内注射激素。复发性和慢性关节炎可使用甲氨蝶呤、硫唑嘌呤、α干扰素或TNFα抑制剂。
(3)眼部受累:治疗目标是降低眼病发作的频率和严重程度。孤立性前葡萄膜炎的主要治疗是眼表散瞳药物和激素滴眼液。但有预后不良因素(青年、男性、发病年龄小)者应考虑全身免疫抑制剂的使用。累及眼后段的患者应给予全身激素联合硫唑嘌呤、环孢素A、α干扰素或单抗类TNFα抑制剂治疗。硫唑嘌呤可保护视力并减少葡萄膜炎复发。环孢素A可降低眼炎发作频率和严重程度,改善视力。单抗类TNFα抑制剂(英夫利昔单抗、阿达木单抗等)和α干扰素有助于改善难治性或复发性BU的病程及激素与免疫抑制剂的减量,对某一生物制剂效果不佳时,改换药物仍可能有效。
(4)胃肠道受累:对无临床症状且血清炎症指标正常的消化道溃疡者,建议将内镜下病变愈合作为进一步治疗目标。5‑氨基水杨酸(2.25~3 g/d)和柳氮磺吡啶(3~4 g/d)可用于轻、中度肠BD一线治疗,及缓解后维持治疗。激素可帮助溃疡快速愈合,往往用于中重度肠BD,建议起始剂量泼尼松0.5~1.0 (mg/kg·d)(或等效剂量甲泼尼龙或泼尼松龙)。对中重度活动期患者,国内常用环磷酰胺(每2周0.4~0.6 g)诱导缓解,硫唑嘌呤[2.0~2.5 mg/(kg·d)]常用于维持缓解和预防手术后复发。他克莫司可用于环磷酰胺有禁忌和难治性肠BD,沙利度胺(50~100 mg/d)可用于食管溃疡,及常规治疗无效的肠BD。此外,难治性患者可给予单抗类TNFα 抑制剂。伴严重全身症状或肠道并发症(如深大溃疡、狭窄、瘘管、出血和穿孔)者可短期给予全胃肠外营养,需警惕导管感染和血栓风险,尽快过渡到肠内营养。肠穿孔、严重狭窄致肠梗阻、大脓肿和大量胃肠道出血者需要进行外科治疗。药物治疗反应差,且因肠瘘等肠道并发症生活质量低下者建议外科治疗。肠BD术后复发风险高,2年累积复发率30%~44%,通常发生在吻合口附近,围手术期控制疾病活动有助于减少复发。
(5)心脏及大血管受累:发生急性DVT患者建议使用激素和免疫抑制剂,如硫唑嘌呤、环磷酰胺和环孢素A,BD引起的DVT仍存在再通困难及高复发率。存在难治性静脉血栓的BD患者若出血风险较低,且排除肺动脉瘤存在,可同时加用抗凝治疗。存在动脉瘤的BD患者应使用高剂量激素和环磷酰胺,难治性动脉瘤的BD患者可使用生物制剂,如单抗类TNFα抑制剂。在治疗BD的基础上,对动脉瘤破裂或即将破裂及严重动脉闭塞的患者,可行手术干预,包括血管内移植、搭桥术、结扎和植入物。血管内介入治疗侵袭性低,可减少围手术期并发症的风险,优于开放性手术。对存在严重主动脉瓣关闭不全的BD患者,主动脉瓣置换术是常用的外科治疗手段,目前主要应用带主动脉瓣人工血管升主动脉替换术(Bentall术)或改良的Bentall术(带瓣同种异体或人造血管),可减轻瓣膜对瓣环的直接牵拉,减少瓣周漏的发生。手术尽可能选在病情稳定期,否则易出现移植物闭塞、吻合口假性血管瘤形成、吻合口/瓣周漏等术后并发症。在术前及术后均应使用激素、免疫抑制剂和/或生物制剂以减少术后并发症。
(6)神经系统受累:急性期建议激素冲击治疗(甲泼尼龙1 000 mg/d,5~7日),之后序贯口服泼尼松1 mg/(kg·d) 1个月,后逐渐减量维持3~6个月以预防复发。环磷酰胺、硫唑嘌呤和吗替麦考酚酯是最常用的免疫抑制剂。对重症患者激素联合环磷酰胺治疗优于联合硫唑嘌呤。应避免使用环孢素A。全身给药可联合鞘内注射甲氨蝶呤和/或地塞米松。对初发严重的脑实质受累,或激素联合免疫抑制剂无效,疾病持续、复发或出现慢性进展性神经系统受累者,推荐应用单抗类TNFα抑制剂,有助于激素和免疫抑制剂减量及临床和影像学的改善。BD相关CVST的治疗关键是控制血管炎症,初始治疗需大剂量激素,后逐渐减量。可在此基础上进行短期抗凝治疗,但需对颅外血管病变进行筛查,排除动脉瘤。
诊疗流程(图9-1)
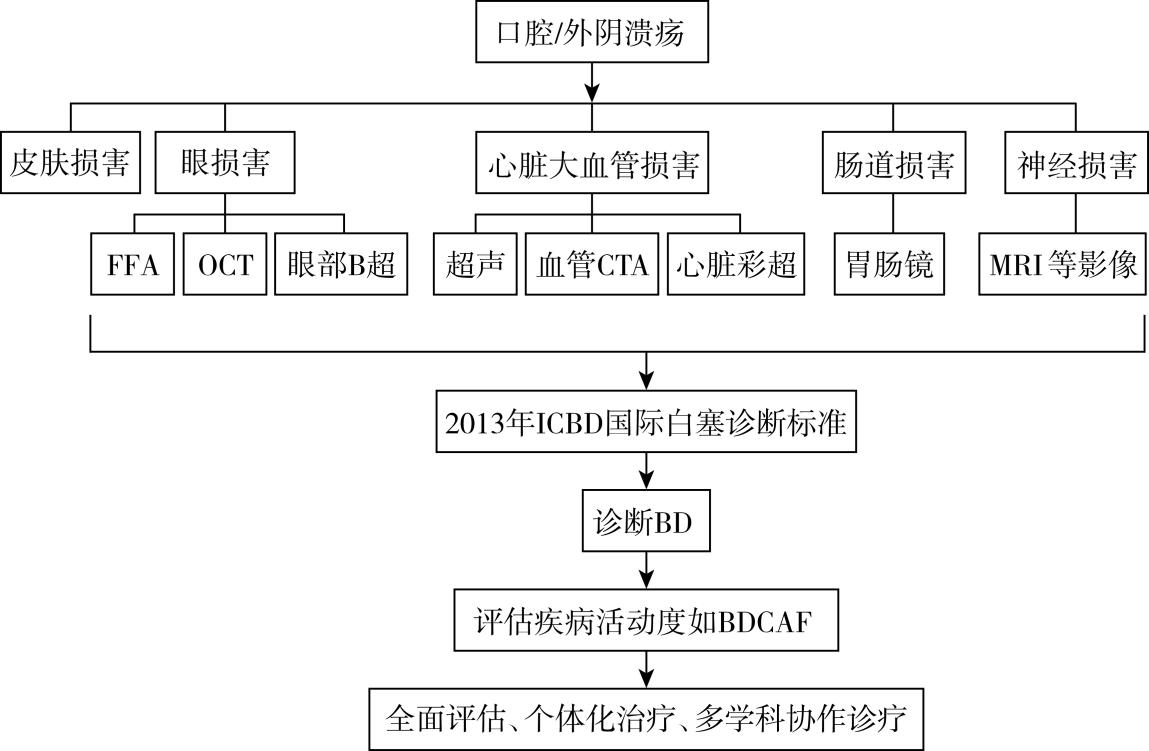
图9-1 白塞病/贝赫切特综合征诊疗流程
参考文献
[1] BETTIOL A, PRISCO D, EMMI G. Behcet: the syndrome. Rheumatology (Oxford), 2020, 59(Suppl 3):iii101-iii107.
[2] HATEMI G, CHRISTENSEN R, BANG D, et al. 2018 update of the EULAR recommendations for the management of Behcet's syndrome. Ann Rheum Dis,2018,77(6):808-818.
[3] LI C, LI L, WU X, et al. Clinical manifestations of Behcet′s disease in a large cohort of Chinese patients: gender-and age-related differences. Clin Rheumatol,2020, 39(11):3449-3454.
[4] International Team for the Revision of the International Criteria for Behcet′s Disease. The International Criteria for Behcet′s Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol,2014,28(3):338-347.


